
ul. Książąt Opolskich 48-50/3B, Opole
Godziny rejestracji
- pon. - czw.: 08:00 - 20:00
- pt.: 08:00 - 18:00
Regularne badania i przeglądy stomatologiczne stanowią absolutną podstawę i najskuteczniejszą strategię prewencyjną w dbaniu nie tylko o izolowane zdrowie zębów i dziąseł, ale o integralność całego ekosystemu jamy ustnej oraz jego nierozerwalny związek ze zdrowiem ogólnoustrojowym. Ignorowanie systematycznej kontroli, często z powodu braku bólu czy widocznych problemów, jest podejściem ryzykownym, które nieuchronnie prowadzi do rozwoju często utajonych procesów chorobowych. Skutkuje to nie tylko poważnymi problemami stomatologicznymi.
Jest to wyspecjalizowana, systematyczna procedura diagnostyczna, mająca na celu kompleksową ocenę stanu zdrowia wszystkich tkanek i struktur tworzących jamę ustną oraz powiązanych obszarów. Przeprowadzana jest przez lekarza dentystę, często we współpracy z wykwalifikowaną higienistką stomatologiczną, która odgrywa kluczową rolę w profilaktyce i edukacji pacjenta. Badanie to daleko wykracza poza potoczne "sprawdzenie, czy nie ma dziur" i obejmuje następujące, kluczowe elementy:
To fundamentalny pierwszy krok. Dentysta musi pozyskać kompleksowe informacje, aby zrozumieć indywidualny kontekst zdrowotny pacjenta:
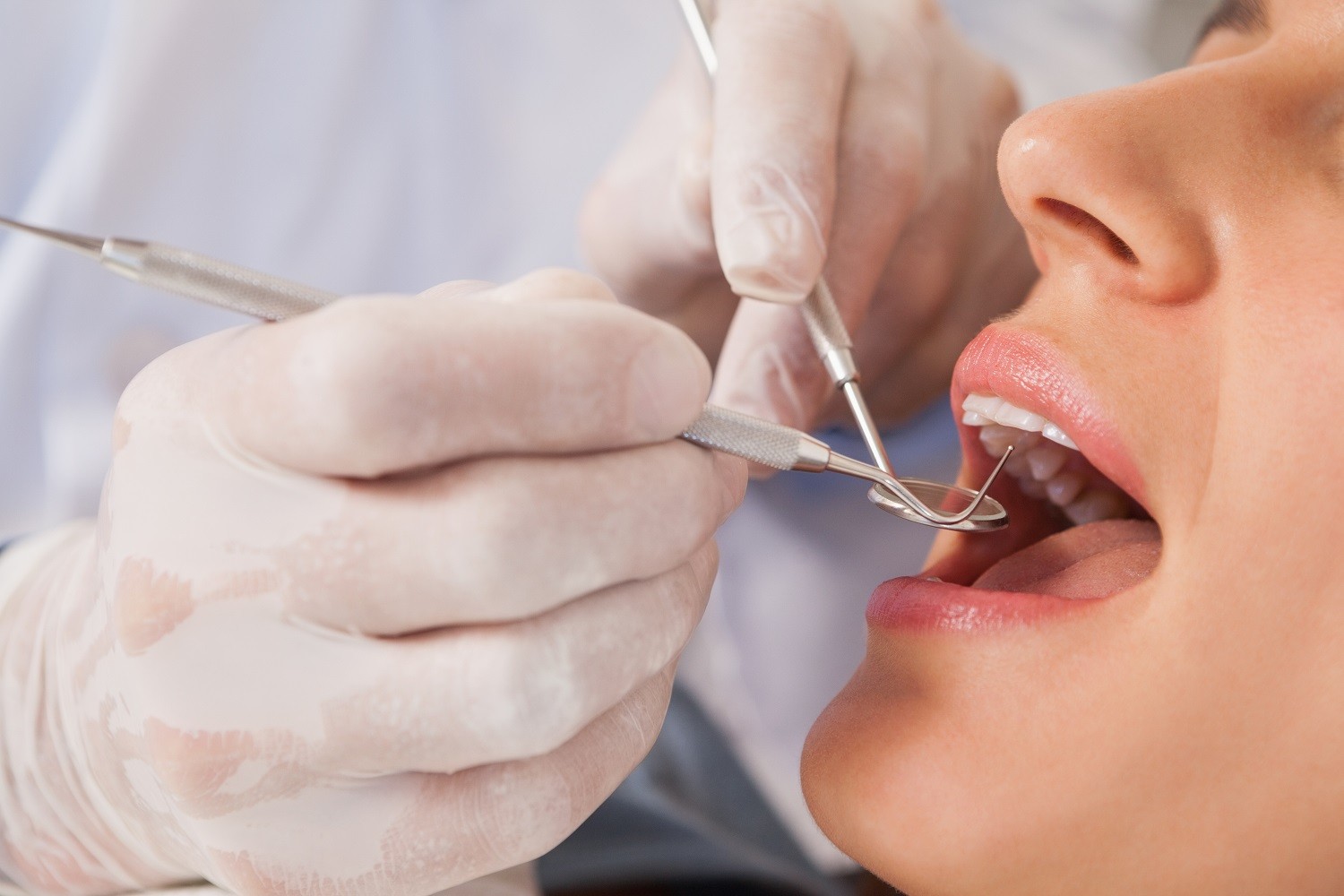
Powszechne zalecenie wizyt kontrolnych co 6 miesięcy jest dobrym punktem wyjścia dla przeciętnego pacjenta o umiarkowanym ryzyku. Jednakże, optymalna częstotliwość wizyt powinna być zawsze ustalana indywidualnie przez lekarza dentystę, na podstawie dokładnej oceny ryzyka rozwoju chorób jamy ustnej u danego pacjenta. Czynniki wskazujące na potrzebę częstszych wizyt (np. co 3-4 miesiące) to między innymi:
Pacjenci z bardzo niskim ryzykiem próchnicy, doskonałą higieną i stabilnym stanem przyzębia mogą, w porozumieniu z dentystą, odbywać wizyty kontrolne rzadziej, np. co 9-12 miesięcy.
Traktowanie regularnych wizyt u dentysty nie jako luksusu czy przykrego obowiązku, ale jako fundamentalnego elementu dbania o własne zdrowie i jakość życia, jest kluczem do sukcesu. To świadoma, proaktywna inwestycja, która przynosi wymierne korzyści: zapobiega bólowi, pozwala uniknąć poważnych, często nieodwracalnych chorób jamy ustnej i ich powikłań ogólnoustrojowych, minimalizuje potrzebę skomplikowanego i kosztownego leczenia, a także zapewnia komfort psychiczny i piękny, zdrowy uśmiech przez długie lata. To najlepszy sposób na zachowanie własnych zębów na całe życie.